М.Д. Алиев, B.А. Соколовский, А.B. Соколовский, П.С. Серrеев
Российский онкологический научный центр. Н.Н.Блохина РАМН,г. Москва
Кnючевые cnoвa: онухоль дистальноrо отдела большеберцовой кости, реконструкция rоленостонноrо сустава, меганротез
B течение двух лет, с 2008 но 2010 r., шести пациентам с первичными злокачественными и высокоагрессивными доброкачественными новообразованиями дистального отдела большеберцовой кости выполнено шесть операций в объеме резекции опухоли с последующей реконструкцией дефекта эндопротезом rоленостопноrо сустава. B rруппе пациентов были 5 мужчин и 1 женщина, средний возраст которых составил 30 лет. Среди пролеченных пациентов 2 были с остеосаркомой, 2 — с саркомой Юинrа, 2 — c rигантоклеточной опухолью кости. Средний срок наблюдения после операции составил 14,7 мес (от 7 до 28 мес). Реконструкция дефекта дистального отдела большеберцовой кости осуществлялась с использованием онкологических модульных эндонротезов rоленостопного сустава. Общая безрецидивная выживаемость за период 2,4 rода составила 83%. Прогрессирование основного заболевания выявлено в 50% в виде появления отдаленных метастазов в легкие. Средний функциональный результат оценивался но системе MSTS и составил 75%.
За весь период наблюдения ни у одного из шести пациентов не выявлено осложнений в виде перипротезной инфекции, нестабильности конструкции эндопротеза или его поломки. У одного пациента с диагнозом «остеосаркома» через полгода после эндопротезирования выявлен локальный рецидив на фоне проводимого консервативного лечения, в связи с чем была выполнена ампутация.
Для достижения хорошего клинического и функционального результата необходимо соблюдение показаний к проведению реконструктивных операций области коленного сустава, тщательный отбор пациентов с учётом эффекта на проведённое консервативное лечение.
В период до изучения и внедрения в широкую практику органосохраняющих операций в 70‑е гг. XX столетия основным способом лечения опухолей костей верхних и нижних конечностей оставалась ампутация [1, 6] как наиболее оправданный, радикальный, позволяющий достичь удовлетворительных функциональных результатов метод лечения в онкологии. После таких операций функциональный дефект конечности и утраченная мобильность пациентов компенсировались использованием экзопротезов.
Открытие новых препаратов в химиотерапии, разработка новых схем и режимов неоадъювантного и адъювантного лечения, развитие оперативной техники [2], качественное улучшение биомеханических свойств эндопротезов, тщательный отбор пациентов, появление современных методов инструментальной диагностики позволили применять органосохраняющие операции у значительной группы пациентов с хорошим онкологическим прогнозом.
С развитием онкоортопедии в онкологии для реконструкции дефекта кости стало возможным использование ауто- и аллотрансплантатов, биокомпозитов, а также замещение дефекта эндопротезами индивидуального изготовления и, в настоящее время, модульными эндопротезами [6].
Открытие новых препаратов в химиотерапии, разработка новых схем и режимов неоадъювантного и адъювантного лечения, развитие оперативной техники [2], качественное улучшение биомеханических свойств эндопротезов, тщательный отбор пациентов, появление современных методов инструментальной диагностики позволили применять органосохраняющие операции у значительной группы пациентов с хорошим онкологическим прогнозом.
С развитием онкоортопедии в онкологии для реконструкции дефекта кости стало возможным использование ауто- и аллотрансплантатов, биокомпозитов, а также замещение дефекта эндопротезами индивидуального изготовления и, в настоящее время, модульными эндопротезами [6].
Первичные костные саркомы дистального отдела большеберцовой и малоберцовой кости встречаются достаточно редко, и в основном это остеосаркома и хондросаркома [12]. При поражении опухолью костей, формирующих голеностопный сустав, проведение реконструктивных операций обусловлено определёнными трудностями, характерными для данной анатомической области, — необходимостью сохранения биомеханической активности и возможностью закрытия импланта мягкими тканями.
Вследствие этого до недавнего времени наиболее оптимальным способом реконструкции у пациентов с поражением области голеностопного сустава являлся артродез [1, 6].
Вследствие этого до недавнего времени наиболее оптимальным способом реконструкции у пациентов с поражением области голеностопного сустава являлся артродез [1, 6].
Основными возможными осложнениями, связанными с эндопротезированием голеностопного сустава, являются местный рецидив, инфекция ложа эндопротеза, нестабильность, механическая поломка эндопротеза или перипротезный перелом кости [29–31].
Основываясь на нашем опыте эндопротезирования в онкологии, основной целью данной работы является анализ клинических и функциональных результатов у пациентов со злокачественными и доброкачественными опухолями костей после резекции en block дистального отдела большеберцовой и малоберцовой кости с последующим замещением дефекта эндопротезом голеностопного сустава, выполненных в период с 2008 по 2010 гг.
Материалы и методы
В течение двух лет, с 2008 по 2010 гг., шести пациентам с первичными новообразованиями дистального отдела большеберцовой кости выполнено шесть операций в объёме резекции опухоли с последующей реконструкцией и замещением дефекта эндопротезом голеностопного сустава.
В данной группе пациентов было 5 мужчин и 1 женщина, средний возраст составил 30 лет (от 13 до 48 лет на момент операции). Все пациенты на момент проведения операции имели верифицированный гистопатологический диагноз, установленный при помощи трепанобиопсии или открытой биопсии.
Среди пролеченных пациентов у 2 была остеосаркома, у 2 — саркома Юинга, и у 2 — гигантоклеточная опухоль кости. Все пациенты со злокачественными опухолями кости имели стадию заболевания T2N0M0, IIB ст. на момент операции. В указанной группе все пациенты получили комбинированное лечение в виде блока неоадъювантной и адъювантной полихимиотерапии с последующей оценкой эффекта.
Пациенты с гигантоклеточной опухолью кости имели морфологическую картину ГКО типичного строения и не получали специального лечения в пред- и послеоперационном периодах. В этой группе одной пациентке с диагнозом ГКО была проведена резекция дистального отдела правой большеберцовой кости с одновременным эндопротезированием голеностопного сустава по поводу рецидива после предшествующей реконструктивной операции в объёме экскохлеации опухоли с замещением дефекта аутотрансплантатом.
В данной группе пациентов было 5 мужчин и 1 женщина, средний возраст составил 30 лет (от 13 до 48 лет на момент операции). Все пациенты на момент проведения операции имели верифицированный гистопатологический диагноз, установленный при помощи трепанобиопсии или открытой биопсии.
Среди пролеченных пациентов у 2 была остеосаркома, у 2 — саркома Юинга, и у 2 — гигантоклеточная опухоль кости. Все пациенты со злокачественными опухолями кости имели стадию заболевания T2N0M0, IIB ст. на момент операции. В указанной группе все пациенты получили комбинированное лечение в виде блока неоадъювантной и адъювантной полихимиотерапии с последующей оценкой эффекта.
Пациенты с гигантоклеточной опухолью кости имели морфологическую картину ГКО типичного строения и не получали специального лечения в пред- и послеоперационном периодах. В этой группе одной пациентке с диагнозом ГКО была проведена резекция дистального отдела правой большеберцовой кости с одновременным эндопротезированием голеностопного сустава по поводу рецидива после предшествующей реконструктивной операции в объёме экскохлеации опухоли с замещением дефекта аутотрансплантатом.
Оценка эффекта проводимого консервативного лечения, возможности проведения органосохраняющего оперативного вмешательства, а также подготовка и планирование этапа эндопротезирования проводились с использованием:
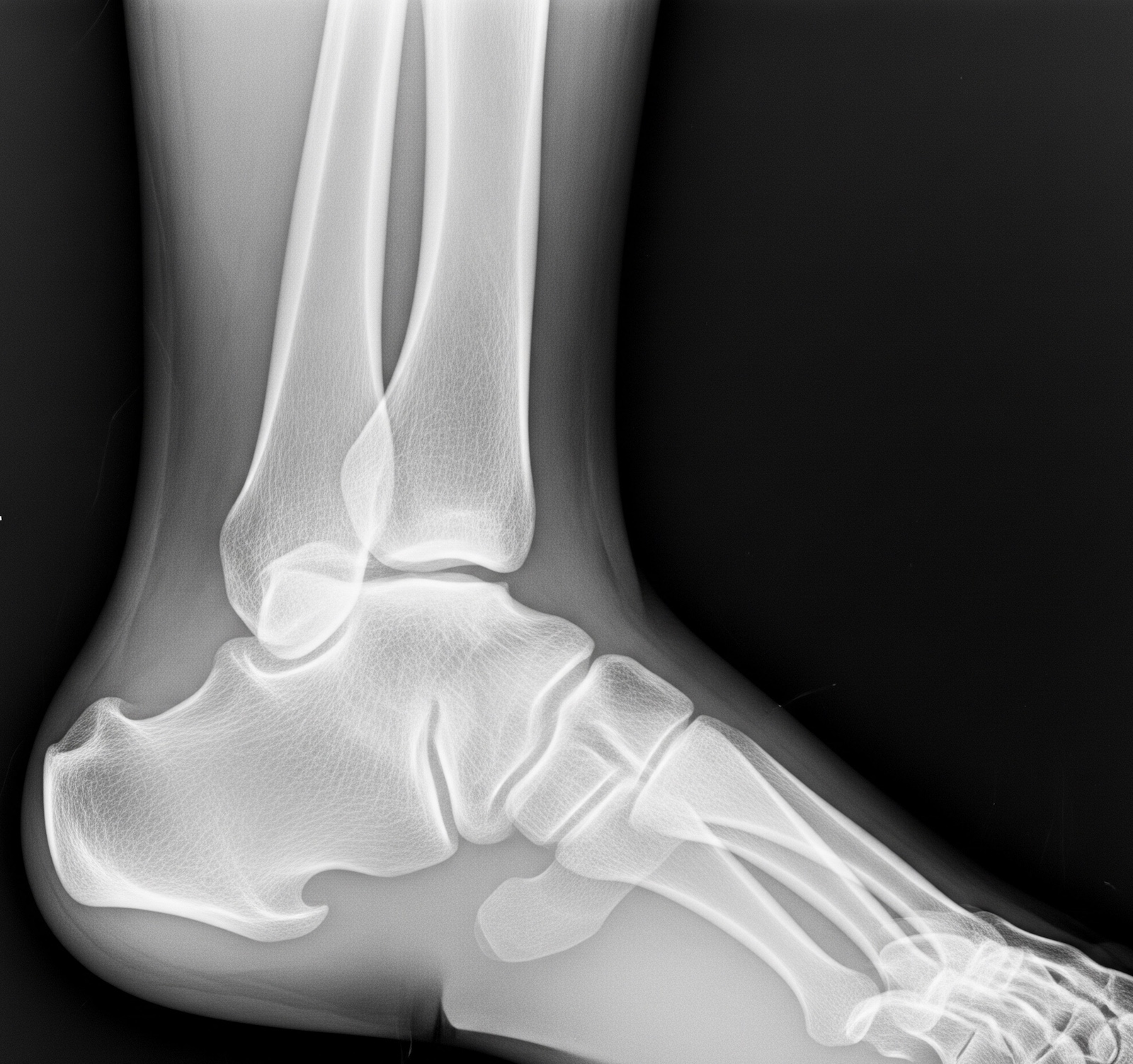
- Рентгенография дистальной части голени с захватом зоны голеностопного сустава и стопы в двух проекциях (рис. 1).
- Рентгенография органов грудной клетки.
- УЗКТ сосудов нижних конечностей и периферических лимфоузлов.
- Сканирование костей скелета.
- РКТ‑исследование зоны поражения (рис. 2) и органов грудной клетки (при наличии подозрений на метастазы).
- МРТ‑исследование зоны поражения (рис. 3).
На основании РКТ и МРТ‑исследований проводилась предоперационная планировка, в ходе которой учитывались распространённость опухоли по длиннику кости, угол имплантации ножки эндопротеза в пяточную и таранную кости. Планирование осуществлялось совместно с инженерами фирмы‑производителя эндопротеза (рис. 4).
Проведение органосохраняющей операции в виде реконструкции дефекта эндопротезом осуществлялось с учётом строгих критериев отбора пациентов:
- Отсутствие отдалённых метастазов.
- Предполагаемая продолжительность жизни более одного года.
- Отсутствие прогрессирования на фоне проводимой неоадъювантной химиотерапии.
- Отсутствие массивного внекостного компонента.
Для пациентов со значительным внекостным компонентом, с вовлечением в процесс магистральных сосудов и нервов, а также малоберцовой кости проведение реконструктивной операции в объёме эндопротезирования не является методом выбора.
Функциональный результат оценивался с использованием системы MSTS. Для нижних конечностей эта система оценки основывается на шести критериях: боль, подвижность конечности и её ограничение, двигательная активность, эмоциональное восприятие, поддержка (опора) и ходьба. Каждый критерий оценивается по 5‑балльной шкале, а суммарный результат выражается в процентах от максимально возможного.
Функциональный результат оценивался с использованием системы MSTS. Для нижних конечностей эта система оценки основывается на шести критериях: боль, подвижность конечности и её ограничение, двигательная активность, эмоциональное восприятие, поддержка (опора) и ходьба. Каждый критерий оценивается по 5‑балльной шкале, а суммарный результат выражается в процентах от максимально возможного.
Качественные особенности Эндонротеза
Всем пациентам была выполнена реконструкция дефекта дистального отдела большеберцовой кости с использованием онкологических модульных эндопротезов голеностопного сустава, изготовленных из титанового сплава TiAl6V4 фирмой Implantcast (Германия), имеющих серебряное или титан-ниобий-нитридное покрытие в зависимости от предполагаемых эксплуатационных нагрузок.
Эндопротез голеностопного сустава состоит из двух основных компонентов — большеберцового и таранного. Ножки эндопротеза большеберцовой кости имеют форму шестигранника для придания ротационной стабильности конструкции.
Эндопротез голеностопного сустава состоит из двух основных компонентов — большеберцового и таранного. Ножки эндопротеза большеберцовой кости имеют форму шестигранника для придания ротационной стабильности конструкции.
Для бесцементной фиксации используются ножки эндопротеза, изготовленные из сплава TiAl6V4 с гидроксиапатитовым покрытием, а для цементной фиксации — ножки эндопротеза из сплава CoCrMo. Большеберцовый и таранный компоненты эндопротеза соединяются шарнирным замком, работающим в паре с вкладышем, изготовленным из материала PEEK‑OPTIMA.
Техника Эндонротезирования
Операционный доступ осуществляется стандартным передне‑латеральным или медиальным разрезом [13] с рассечением верхнего и нижнего удерживателей разгибателей, с сохранением кожных ветвей поверхностного малоберцового нерва. Разрез продолжается на глубжележащие ткани с отведением в сторону передней большеберцовой мышцы, длинного разгибателя пальцев стопы и расположенного под ним разгибателя большого пальца стопы.
Визуализируются межкостная перепонка голени, большеберцовая и малоберцовая кости. Передний сосудисто‑нервный пучок прослеживается на всём протяжении, мобилизуется и отводится в сторону для обеспечения доступа к капсуле голеностопного сустава. Производится вскрытие голеностопного сустава, визуализируются таранная кость, латеральная и медиальная лодыжки.
Выполняется остеотомия на заранее определённом уровне. Путём внутренней ротации голени осуществляется вывихивание голеностопного сустава. Проводится отделение задней группы мышц голени. После удаления опухоли en block проводится осмотр макропрепарата и измерение длины резекции.
Сагитальной пилой формируется площадка на таранной кости. С помощью риммеров рассверливается канал таранной и пяточной костей под заданным углом. На костный цемент устанавливается ножка эндопротеза. Производится подготовка канала большеберцовой кости и установка большеберцового компонента эндопротеза.
Выполняется окончательная сборка, проверка работы узла эндопротеза и объёма движений (рис. 5). Особое внимание уделяется качеству укрытия эндопротеза мягкими тканями. Антибактериальная терапия проводится интраоперационно и в течение 5–7 дней после операции.
Визуализируются межкостная перепонка голени, большеберцовая и малоберцовая кости. Передний сосудисто‑нервный пучок прослеживается на всём протяжении, мобилизуется и отводится в сторону для обеспечения доступа к капсуле голеностопного сустава. Производится вскрытие голеностопного сустава, визуализируются таранная кость, латеральная и медиальная лодыжки.
Выполняется остеотомия на заранее определённом уровне. Путём внутренней ротации голени осуществляется вывихивание голеностопного сустава. Проводится отделение задней группы мышц голени. После удаления опухоли en block проводится осмотр макропрепарата и измерение длины резекции.
Сагитальной пилой формируется площадка на таранной кости. С помощью риммеров рассверливается канал таранной и пяточной костей под заданным углом. На костный цемент устанавливается ножка эндопротеза. Производится подготовка канала большеберцовой кости и установка большеберцового компонента эндопротеза.
Выполняется окончательная сборка, проверка работы узла эндопротеза и объёма движений (рис. 5). Особое внимание уделяется качеству укрытия эндопротеза мягкими тканями. Антибактериальная терапия проводится интраоперационно и в течение 5–7 дней после операции.
В течение месяца после операции пациенты передвигаются с фиксированным голеностопным суставом с постепенным увеличением нагрузки на конечность. Активизация движений в голеностопном суставе начинается на 5–7‑е сутки с постепенным наращиванием амплитуды движений (рис. 6). В дальнейшем пациентам рекомендуется прохождение курса восстановительного лечения в специализированном учреждении.
Результаты
Средний срок наблюдения после операции составил 14,7 мес (от 7 до 28 мес). За период наблюдения в группе из шести пациентов с первичными опухолями дистального отдела большеберцовой кости не выявлено ни одного осложнения в виде перипротезной инфекции, нестабильности фиксирующей конструкции эндопротеза или его поломки. За этот период выживаемость эндопротеза составила 100%. Общая безрецидивная выживаемость — 83%.
Прогрессирование основного заболевания выявлено у 50% пациентов в виде появления отдалённых метастазов в лёгкие. У трёх пациентов в группе со злокачественными новообразованиями костей (67%) зафиксировано прогрессирование в виде появления отдалённых метастазов в лёгкие. При этом на фоне проводимой адъювантной полихимиотерапии у двух пациентов достигнута стабилизация процесса, один пациент продолжает получать консервативное лечение на фоне прогрессирования заболевания.
У одного пациента в группе со злокачественными новообразованиями костей с диагнозом «остеосаркома» через 3 мес после эндопротезирования выявлен локальный рецидив на фоне проводимой адъювантной полихимиотерапии, в связи с чем была выполнена ампутация. Безрецидивная выживаемость в группе пациентов с саркомами составила 75%.
В группе пациентов с гигантоклеточной опухолью кости (33%) рецидив заболевания не выявлен; безрецидивная выживаемость в этой группе составила 100%.
На данный момент все пациенты, получившие лечение в объёме резекции опухоли с последующей реконструкцией дефекта эндопротезом голеностопного сустава, живы и имеют хорошие или удовлетворительные функциональные результаты. Пять пациентов после эндопротезирования голеностопного сустава способны самостоятельно надевать обувь, подниматься и спускаться по лестнице, ходить на относительно длинные расстояния. Все пациенты (через 3 и 6 мес после операции) отмечают отсутствие боли, дискомфорта и затруднений при движении.
Функциональные результаты оценивались по системе MSTS через 3 и 6 мес после операции. Среднее значение по MSTS у пяти пациентов через 3 мес составило 70%, а через 6 мес — 78%. Средний функциональный результат по системе MSTS за весь период наблюдения составил 75%. Основные сводные данные по шести пациентам представлены в табл. 1.
Прогрессирование основного заболевания выявлено у 50% пациентов в виде появления отдалённых метастазов в лёгкие. У трёх пациентов в группе со злокачественными новообразованиями костей (67%) зафиксировано прогрессирование в виде появления отдалённых метастазов в лёгкие. При этом на фоне проводимой адъювантной полихимиотерапии у двух пациентов достигнута стабилизация процесса, один пациент продолжает получать консервативное лечение на фоне прогрессирования заболевания.
У одного пациента в группе со злокачественными новообразованиями костей с диагнозом «остеосаркома» через 3 мес после эндопротезирования выявлен локальный рецидив на фоне проводимой адъювантной полихимиотерапии, в связи с чем была выполнена ампутация. Безрецидивная выживаемость в группе пациентов с саркомами составила 75%.
В группе пациентов с гигантоклеточной опухолью кости (33%) рецидив заболевания не выявлен; безрецидивная выживаемость в этой группе составила 100%.
На данный момент все пациенты, получившие лечение в объёме резекции опухоли с последующей реконструкцией дефекта эндопротезом голеностопного сустава, живы и имеют хорошие или удовлетворительные функциональные результаты. Пять пациентов после эндопротезирования голеностопного сустава способны самостоятельно надевать обувь, подниматься и спускаться по лестнице, ходить на относительно длинные расстояния. Все пациенты (через 3 и 6 мес после операции) отмечают отсутствие боли, дискомфорта и затруднений при движении.
Функциональные результаты оценивались по системе MSTS через 3 и 6 мес после операции. Среднее значение по MSTS у пяти пациентов через 3 мес составило 70%, а через 6 мес — 78%. Средний функциональный результат по системе MSTS за весь период наблюдения составил 75%. Основные сводные данные по шести пациентам представлены в табл. 1.
Обсуждение
До недавнего времени ампутация оставалась одним из стандартных хирургических способов лечения пациентов со злокачественными опухолями костей голени [28]. Попытки найти наиболее оптимальный способ реконструкции дефекта после радикальной резекции основывались на использовании аутокости и аллотрансплантатов. В то же время основной проблемой при реконструкции дефекта с помощью эндопротеза являлся дефицит местных тканей после радикальной резекции, что приводило к невозможности его укрытия [32]. Развитие химиотерапии позволило применять данный способ реконструкции у более широкой группы пациентов с опухолевым поражением кости [35].
Несмотря на это, до появления возможности эндопротезирования голеностопного сустава наиболее оптимальным способом реконструкции дефекта оставался артродез, обеспечивающий относительно хорошую стабильность.
В исследовании Shalaby et al. [6] шести пациентам со злокачественными опухолями дистального отдела большеберцовой кости была выполнена радикальная резекция с реконструкцией дефекта артродезом с использованием собственной малоберцовой кости, зафиксированной аппаратом Илизарова. Функциональный результат по шкале MSTS составил 70% [6].
В сходном исследовании, проведённом Ebeid W. et al. [14], тринадцати пациентам была выполнена радикальная резекция с реконструкцией дефекта артродезом с использованием собственной васкуляризованной малоберцовой кости. Функциональный результат по шкале MSTS составил 80% [3].
В исследовании Laitinen M. et al. [15] четырнадцати пациентам была проведена органосохраняющая операция с реконструкцией дефекта аллотрансплантатом. Функциональный результат оценивался по шкале Casadei и в большинстве случаев оказался «плохим» или «удовлетворительным».
Несмотря на это, до появления возможности эндопротезирования голеностопного сустава наиболее оптимальным способом реконструкции дефекта оставался артродез, обеспечивающий относительно хорошую стабильность.
В исследовании Shalaby et al. [6] шести пациентам со злокачественными опухолями дистального отдела большеберцовой кости была выполнена радикальная резекция с реконструкцией дефекта артродезом с использованием собственной малоберцовой кости, зафиксированной аппаратом Илизарова. Функциональный результат по шкале MSTS составил 70% [6].
В сходном исследовании, проведённом Ebeid W. et al. [14], тринадцати пациентам была выполнена радикальная резекция с реконструкцией дефекта артродезом с использованием собственной васкуляризованной малоберцовой кости. Функциональный результат по шкале MSTS составил 80% [3].
В исследовании Laitinen M. et al. [15] четырнадцати пациентам была проведена органосохраняющая операция с реконструкцией дефекта аллотрансплантатом. Функциональный результат оценивался по шкале Casadei и в большинстве случаев оказался «плохим» или «удовлетворительным».
Пациенты после реконструктивных операций с замещением дефекта ауто- и аллотрансплантатом имеют значительно более длительный период иммобилизации и реабилитации, а также худший функциональный результат, обусловленный отсутствием движений в голеностопном суставе, по сравнению с группой пациентов после реконструкции дефекта эндопротезом голеностопного сустава, у которых двигательная активность возможна уже на вторые–третьи сутки после операции. У пациентов после реконструкции дефекта эндопротезом объём движений в голеностопном суставе зависит от первичного опухолевого поражения, а также от количества мышц, сухожилий и нервов, вовлечённых в процесс.
Постоянное увеличение числа операций по эндопротезированию голеностопного сустава в травматологии и ортопедии обеспечивает накопление достоверных данных по выживаемости эндопротеза и функциональным результатам. Большинство исследований демонстрируют удовлетворительные функциональные показатели и длительную выживаемость эндопротеза.
В то же время количество публикаций, посвящённых реконструкции дефекта эндопротезом голеностопного сустава после резекции дистального отдела большеберцовой кости у пациентов с опухолевым поражением, остаётся ограниченным [8, 16, 17, 33]. Данные основных исследований приведены в табл. 2 в сравнении с результатами настоящей работы.
Инфекция эндопротеза и местный рецидив являются основными причинами, приводящими к ампутации конечности.
Постоянное увеличение числа операций по эндопротезированию голеностопного сустава в травматологии и ортопедии обеспечивает накопление достоверных данных по выживаемости эндопротеза и функциональным результатам. Большинство исследований демонстрируют удовлетворительные функциональные показатели и длительную выживаемость эндопротеза.
В то же время количество публикаций, посвящённых реконструкции дефекта эндопротезом голеностопного сустава после резекции дистального отдела большеберцовой кости у пациентов с опухолевым поражением, остаётся ограниченным [8, 16, 17, 33]. Данные основных исследований приведены в табл. 2 в сравнении с результатами настоящей работы.
Инфекция эндопротеза и местный рецидив являются основными причинами, приводящими к ампутации конечности.
Заключение
B группе пациентов с хорошим Эффектом на индукционную терапию реконструктивные опера- ции с использованием Эндопротеза голеностопного сустава являются методом выбора.
Большее количество операций и более длитель- ный период наблюдения требуются для объективной оценки результатов реконструктивных операций на уровне дистального отдела большеберцовой кости с использованием Эндопротеза голеностопного суста-
ва. Разработка показаний к таким реконструктивным операциям, тщательный отбор пациентов с учетом Эффекта на проведенное консервативное лечение позволяют снизить количество местных рецидивов и достичь хорошего функционального результата.